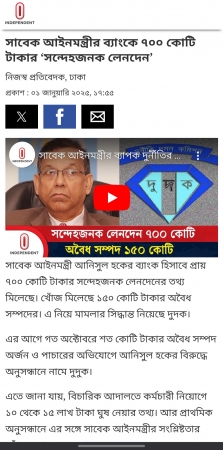
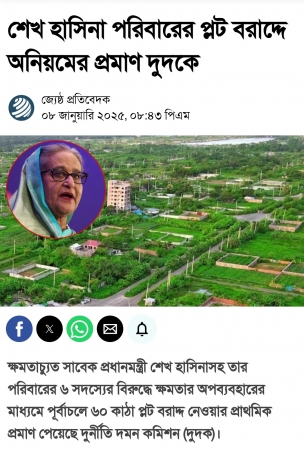
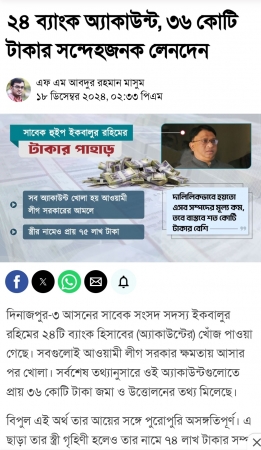
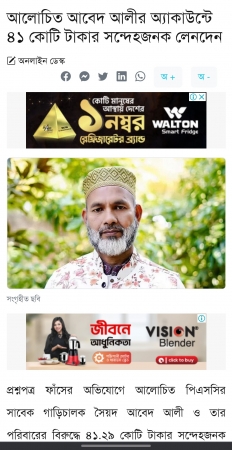
আজ ২৮ মে নিরাপদ মাতৃত্ব (Safe motherhood day) দিবস। অন্যান্য দেশ বিভিন্ন তারিখে দিবসটি পালন করে। দিবসটি সারা বিশ্বে আন্তর্জাতিক নারী স্বাস্থ্য দিবস হিসেবে পালিত হলেও ১৯৮৭ সাল থেকে যথাযোগ্য মর্যাদায় আমাদের দেশে নিরাপদ মাতৃত্ব দিবস হিসেবে পালিত হচ্ছে। মাতৃস্বাস্থ্য, নিরাপদ প্রসব, পুষ্টি ও স্বাস্থ্য সেবার গুণগত মান বৃদ্ধি সম্পর্কে মা, পরিবার ও সমাজের সকল স্তরে সচেতনতা বৃদ্ধি এবং সকলের প্রতিশ্রুতি নিশ্চিত করাই এই দিবসের মূল উদ্দেশ্য। আমাদের দেশে গর্ভপাত সময়ে সন্তান জন্ম দিতে গিয়ে প্রতি ঘণ্টায় প্রায় দুই থেকে তিনজন মা মারা যায়। এক হিসেবে দেখা যায় প্রতি বছর আমাদের দেশে সন্তান জন্মদানকালে প্রায় ২০ হাজার মা মারা যায়। আর যারা ভাগ্যগুণে বেঁচে যান তারাও নানাবিধ রোগ-শোকে ভুগে জীবনযাপন করেন। মাতৃমৃত্যুর কারণ প্রতি বছর আমাদের দেশে এত বিপুল সংখ্যক পরিমাণ মাতৃমৃত্যুর কারণ খুঁজতে গিয়ে বিভিন্ন পরিসংখ্যান ও গবেষণায় দেখা গেছে গর্ভকালীন সময়ে সেবা পায় মাত্র এক-তৃতীয়াংশ মহিলা। দক্ষ হাতে প্রসবকালীন সেবা পায় মাত্র ১৩ শতাংশ গর্ভবতী তাও নগর কেন্দ্রিক এবং গর্ভবতী মহিলাদের মধ্যে প্রায় ৬০ শতাংশ রক্ত স্বল্পতায় ভুগছে। যার কারণে এমনভাবে মাতৃমৃত্যুর হার বেড়েই চলেছে। ১৯৮৭ সাল থেকে শুরু হয়েছিল ‘নিরাপদ মাতৃত্ব দিবস’ পালন। আন্তর্জাতিক অঙ্গনে নিরাপদ মাতৃত্ব বিষয়ে পরিকল্পনা গ্রহণ করা হয় ১৯৮৭ সালে কেনিয়ার নাইরোবিতে উন্নয়ন-সহযোগীদের বৈঠকে। ১৯৯৭ সালে শ্রীলঙ্কার রাজধানী কলম্বোয় অনুষ্ঠিত এক বৈঠকে বিভিন্ন আন্তর্জাতিক সংগঠন বিষয়টির ওপর গুরুত্ব আরোপ করে। মা ও শিশুমৃত্যু রোধ এবং তাদের স্বল্প ও দীর্ঘমেয়াদি অসুস্থতার বিষয়ে সবাইকে সচেতন করার পাশাপাশি এসব সমস্যা প্রতিরোধ করার প্রত্যয়ে শিশুর জন্মদান ও মাতৃত্ব সম্পর্কিত সমস্যাগুলি চিহ্নিত করা ও এগুলির সুষ্ঠু সমাধানের পথ খোঁজা এই দিবসটির অন্যতম অনুষঙ্গ। সেই সঙ্গে নিরাপদ মাতৃত্বকে নারীর অধিকার হিসেবে প্রতিষ্ঠা করা এবং নবজাতকের মৃত্যুর হার কমিয়ে আনার মতো বিষয়গুলি হচ্ছে নিরাপদ মাতৃত্ব দিবসের গুরুত্বপূর্ণ বিষয়। প্রতিটি মেয়ে মানেই ভবিষ্যত মা। প্রতিটি মেয়ের মনেই আশৈশব লালিত থাকে মা হওয়ার স্বপ্ন। বয়ো:সন্ধিকাল থেকে শুরু করে সেই স্বপ্নের দিকে এগিয়ে যায় একজন কিশোরী। কৈশোর থেকে প্রাপ্ত বয়স্ক যেকোনো মেয়ের জীবনচক্র নানান জটিলতায় আবর্তিত হয়। উন্নত বিশ্বে পরিবার থেকে সমাজ বা রাষ্ট্র দায়িত্ব নেয় এই জটিলতাগুলো ভেঙ্গে একটি মেয়েকে পূর্ণাঙ্গ মায়ে রূপ দিতে। কিন্তু আমাদের মতো উন্নয়নশীল বিশ্ব, যেখানে সমাজ পরিচালিত হয় রাজনৈতিক রূপরেখা প্রণয়নকে শিরোধার্য করে, সেখানে ব্যক্তিমানুষ থাকে অবহেলিত। মেয়েরা শিকার হয় চরম অবহেলার। মাতৃস্বাস্থ্য সম্পর্কে সচেতনতা বৃদ্ধি ও মাতৃমৃত্যু রোধকল্পে ১৯৯৭ সালে তৎকালীন এবং বর্তমান প্রধানমন্ত্রী শেখ হাসিনা প্রতিবছর ২৮ মে নিরাপদ মাতৃত্ব দিবস পালনের ঘোষণা প্রদান করেন। অন্যান্য বছর বাংলাদেশে দিবসটি নানা আয়োজনে উদযাপিত হয়ে থাকে। এবার করোনার প্রভাবে কোন উৎসবের আয়ােজন করা হয়নি।
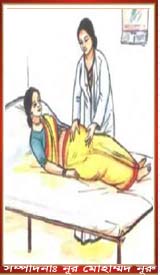
সুস্থ মায়ের সুস্থ সন্তানের মাধ্যমে সমৃদ্ধ জাতি গঠনের প্রত্যয়ে বিশ্বের অন্যান্য দেশের মতো বাংলাদেশেও যথাযোগ্য মর্যাদায় আজ দিবসটি পালিত হবে। যার মূল উদ্দেশ্য নিরাপদ মাতৃত্বকে নারীর অধিকার হিসেবে প্রতিষ্ঠা করে মা ও নবজাতকের মৃত্যুহার কমিয়ে আনা। একজন গর্ভবতী মহিলা গর্ভকালীন সেবা, নিরাপদ প্রসবের জন্য যাবতীয় সেবা এবং প্রসব-পরবর্তী সেবা পাওয়ার সব অধিকার রাখেন। কিন্তু বাংলাদেশের অধিকাংশ নারীই এখনো উপরিউক্ত কোনো অধিকারই ভোগ করতে পারেন না। নারীর চিরন্তন পরিচয় ‘মা’ এবং মা পৃথিবীর সবচেয়ে সুন্দর শব্দ। বংশানুক্রম ধারা টিকিয়ে রাখার দায়িত্ব প্রকৃতিগতভাবেই বর্তেছে নারীর ওপর মাতৃত্বের মধ্য দিয়ে। একজন নারীর পূর্ণতা আসে মাতৃত্বে। এই মাতৃত্ব কতটুকু নিরাপদ? একটি পরিসংখ্যানমতে, প্রতিবছর সারা বিশ্বে ২১ কোটি নারী গর্ভবতী হয় এবং দুই কোটিরও বেশি নারী গর্ভজনিত স্বাস্থ্য-সমস্যায় ভোগে। এদের মধ্যে আবার আশি লাখের জীবনাশঙ্কা দেখা দেয়। অত্যন্ত গরিব জনগোষ্ঠীর মধ্যে জটিলতায় ভোগার আশঙ্কা অপেক্ষাকৃত ধনীদের তুলনায় প্রায় ৩০০ গুণ বেশি। মূলত: গর্ভকালীন জটিলতা, দক্ষ স্বাস্থ্যসেবা দানকারীর অনুপস্থিতি, প্রয়োজনীয় যত্নের অভাব, এ বিষয়ে পরিবারের অসচেতনতা, প্রসব-পরবর্তী সেবাযত্নের অপ্রতুলতায় একজন মাকে ঠেলে দিচ্ছে সীমাহীন অনিশ্চয়তা, দুর্ভোগ আর কষ্টের মুখে। আমাদের দেশের বহু সংখ্যক নারী এখনো এসব অধিকার ও সেবা থেকে বঞ্চিত। অসংখ্য পরিবার আাছে যাদের কাছে এধরনের সেবার পৌঁছায় না। আবার অসংখ্য পরিবারকে দেখা যায়, যারা সামাজিক সমস্যা, বিভ্রান্তি, ও অজ্ঞানতার কারণে চিকিৎসা সেবা নিতে আগ্রহী হয় না। আমরা এখনো বিপরীতমুখী দুটি আলাদা স্রোতের মুখোমুখি হতে থাকি নিরাপদ মাতৃত্বের বিষয়টিকে ঘিরে। একদিকে আছে অপ্রতুল চিকিৎসা সেবা, অন্যদিকে আছে কুসংস্কারাচ্ছন্ন সমাজব্যবস্থা। বিএমএমএস’২০১০-এর তথ্য অনুযায়ী, গর্ভকালীন সময় শতকরা ১৫ জন নারীই নানাবিধ ঝুঁকিপূর্ণ জটিলতায় ভোগেন। যা মাতৃমৃত্যুর জন্য বহুলাংশে দায়ী। প্রসব পরবর্তী রক্তক্ষরণ, খিঁচুনি, গর্ভকালীন জটিলতা, ঝুঁকিপূর্ণ গর্ভাবস্থা ও পরিবারের অবহেলা মাতৃমৃত্যুর অন্যতম প্রধান কারণ হলেও শতকরা ৫১ ভাগ মৃত্যুই মূলত রক্তক্ষরণ ও খিঁচুনির কারণে হয়ে থাকে। পরিসংখ্যান থেকে আরো জানা যায়, বাংলাদেশে শতকরা ৬৮ ভাগ গর্ভবতী নারী ১টি প্রসবপূর্ব (এএসসি) সেবা এবং ২৬ ভাগ নারী ৪টি প্রসবপূর্ব সেবা গ্রহণ করে থাকেন। গর্ভকালীন সময় শতকরা ১৫ জন নারীই নানা রকম ঝুঁকিপূর্ণ জটিলতায় ভোগেন, যা মাতৃমৃত্যুর জন্য দায়ী। এসব মোকাবেলা করতে প্রতিটি মেডিকেল কলেজ হাসপাতাল ছাড়াও ৫৯টি জেলা হাসপাতাল, ৬৮টি মা ও শিশু কল্যাণ কেন্দ্র, এবং ১৩২টি উপজেলা স্বাস্থ্য কমপ্লেক্সে এসব জরুরী প্রসূতি সেবার প্রাপ্যতা নিশ্চিত করার লক্ষ্যে যথাযথ কার্যক্রম গ্রহণ করা হয়েছে। নিরাপদ মাতৃত্বের বিষয়টি কর্মজীবী মায়েদের ক্ষেত্রে ঝুঁকিকে বাড়িয়ে তুলছে। বিশেষজ্ঞ চিকিৎসকদের মতে, মেয়েদের কমপক্ষে ছয় মাস মাতৃত্বকালীন ছুটির প্রয়োজন। বিশেষ করে ঝুঁকিপূর্ণ অবস্থায় সন্তান জন্মদানের আগেই ছুটি নেয়ায় নিয়ম আছে। কিন্তু নারীরা বেশিরভাগ ক্ষেত্রেই এই সুবিধা থেকে বঞ্চিত। তাছাড়া কর্মজীবী নারীদের, বিশেষ করে নারীশ্রমিকদের গর্ভাবস্থা নিয়েই অনেক ঝুঁকিপূর্ণ কাজ করতে হয়। ফলে মা ও সন্তানের জীবন পড়ে যায় ঝুঁকির মুখে।

জ্ঞান-বিজ্ঞানের উৎকর্ষতার যুগেও অনেক নারীকে মা হওয়ার সময় মৃত্যুবরণ করতে হচ্ছে। সরকারের জরিপ ও প্রভাবশালী চিকিৎসা সাময়িকী ল্যানসেট-এর বিশ্লেষণ থেকে প্রাপ্ত তথ্যানুযায়ী, মাতৃমৃত্যুর প্রত্যক্ষ কারণ কমলেও গত ১০ বছরে পরোক্ষ কারণে মৃত্যুর হার বেড়েছে ৪৯ শতাংশ। প্রতিদিন গড়ে ২১ জন মায়ের মৃত্যু হচ্ছে। বাংলাদেশে গর্ভধারণের ৪২ দিন পর্যন্ত দুর্ঘটনা ছাড়া মায়ের মৃত্যুকে মাতৃমৃত্যু বলা হয়। মৃত্যুর পরোক্ষ কারণগুলোর মধ্যে রয়েছে- ডায়াবেটিস, উচ্চ রক্তচাপ, হৃদরোগ, ক্যান্সার, স্থূলতা, যক্ষ্মা, রক্তস্বল্পতা, হেপাটাইটিস- বি, বেশি বয়সে প্রথম সন্তান ও বেশি সন্তান নেওয়া, এইচআইভি/এইডস্, ম্যালেরিয়া ইত্যাদি। এখনো অবহেলিত জনপদগুলো মা হওয়ার ক্ষেত্রে বঞ্চনা আর সীমাহীন কষ্টের অবসান হয়নি। শুধু তাই নয়, সীমাবদ্ধতার মাঝে কোন প্রকারে প্রসব কার্য সমাধা হলেও নতুন করে যোগ হয় অনাকাক্সিক্ষত প্রসব জনিত দীর্ঘস্থায়ী জটিলতা। যা একজন নারীর জন্য সারা জীবনের দুর্ভোগ ও যন্ত্রণার কারণ হয়ে দাঁড়ায়। এর মধ্যে ফিস্টুলা অন্যতম। ইউএনএফপিএ’র আর্থিক সহযোগিতায় পরিচালিত এক সমীক্ষার তথ্যানুযায়ী, বাংলাদেশে প্রসব জনিত ফিস্টুলায় আক্রান্ত রোগীর সংখ্যা প্রতি হাজারে ১ দশমিক ৬৯। আর এ ফিস্টুলার ক্ষেত্রে অন্যতম অন্তরায় হল জরুরী প্রসূতি সেবা প্রাপ্তি ও দক্ষ ধাত্রীর অভাব। মাতৃস্বাস্থ্য এবং নবজাতকের মৃত্যুহার কমিয়ে আনা মিলিনিয়াম ডেভলপমেন্ট (এমডিজি) গোলের অন্যতম একটি অংশ। এমডিজি গোল অর্জনে বাংলাদেশ অনেকখানি এগিয়ে গেছে। ২০০৫ সালে মাতৃমৃত্যুর হার ছিল প্রতি লাখে ২৩৩ জন, ২০১৪তে সেই হার ১৯৪। লক্ষ্য ২০১৫ সালের মধ্যে ১৪৩ এ নামিয়ে আনা এবং আগামী ২০৩০ সালের মধ্যে বিশ্বব্যাপী যার লক্ষ্যমাত্রা নির্ধারণ করা হয়েছে ৭০ জন। তবে গর্ভকালীন কিছু জটিলতার কারণে এখনও মাতৃমৃত্যুর হার আশানুরূপ হারে কমানো সম্ভব হয় নি। এর মধ্যে উল্লেখযোগ্য হচ্ছে এক্লামশিয়া, প্রসব পরবর্তী সময়ে রক্তক্ষরণ, খিচুনি এবং মায়ের আয়রনের অভাব। তা ছাড়া দেশের প্রত্যন্ত অঞ্চলে সরকারি হাসপাতাল, চিকিৎসা, পর্যাপ্ত ডাক্তার, আধুনিক যন্ত্রপাতির অভাব এখনো প্রকট। মা ও শিশু স্বাস্থ্য কেন্দ্র,স্যাটেলাইট ক্লিনিক এবং বিভিন্ন এনজিও বা সংস্থার মা ও শিশু স্বাস্থ্য কেন্দ্রগুলোর দশা এতোটাই খারাপ যে সার্বক্ষণিক ডাক্তারের অভাব খুবই প্রকট। এসব কারনে মাতৃমৃত্যুর হার কমার যে ধীরগতি, তাতে যদি গতি সঞ্চার করা না যায়, তাহলে এই লক্ষ্যমাত্রায় পৌঁছাতে আমাদের ২০১৯ সাল পর্যন্ত অপেক্ষা করতে হবে।

মাতৃত্ব প্রকৃতির খুব স্বাভাবিক ও জরুরি বিধান। একজন নারীর পূর্ণতা আসে মাতৃত্বে। বংশানুক্রম ধারা টিকিয়ে রাখার দায়িত্ব প্রাকৃতিকভাবেই নারীর ওপর মাতৃত্বের দায়িত্ব। নিরাপদ মাতৃত্বের অধিকার একটি মানবাধিকার। তেমনি নিরাপদ প্রসবের সব ধরনের সুযোগ পাওয়াও একজন মায়ের অধিকার। একজন নাগরিক হিসেবে মানবাধিকারের এ অধিকার ভোগ করার ক্ষমতা মা রাখেন। তাই সন্তান মায়ের গর্ভে আসার পর থেকেই মায়ের প্রতি সহানুভূতি ও ভালোবাসার হাত সম্প্রসারিত করতে হবে। মাতৃমৃত্যুর প্রভাব একজন মায়ের মৃত্যুর প্রভাব সুদূর প্রসারী। মাতৃমৃত্যুর কারণে প্রতি বছর অনেক সংখ্যক শিশু হয় মাতৃহারা। মায়ের দুধ, আদর, স্নেহ, ভালোবাসা ও যত্নের অভাবে অনেক শিশুই নানাবিধ রোগের শিকার হয়। ফলে এ শিশুগুলো মানসিক ও শারীরিকভাবে অনেক বেশি অবহেলিত হয়। যার ফলে তাদের স্বাস্থ্যহানি ঘটে। পরবর্তীতে এ শিশুটি উন্নয়নমূলক কোন কাজে লাগে না বলে জাতির জন্য একটি বোঝা হয়ে দাঁড়ায়। তাই আমরা দেখতে পাই একজন মায়ের মৃত্যু শুধু একটি শিশুর স্বাভাবিক জীবনের মৃত্যুই ঘটায় না। সেই সাথে একটি জাতিও ক্ষতিগ্রস্ত হয়। মা সুস্থ থাকলে সন্তান সুস্থ থাকবে। আমরা যাতে যথা সময়ে কাঙ্ক্ষিত লক্ষ্যমাত্রায় পৌঁছাতে পারি সেই লক্ষ্যে কাজ করার অঙ্গীকার করতে হবে। সুস্থ সন্তানই আগামী দিনের সুস্থ নাগরিক। তাই একজন নারীর জীবনে প্রসবকালীন অনাঙ্খিত অপূরণীয় শারীরিক প্রতিবন্ধকতা ও জটিলতা এবং মৃত্যুরোধে আমাদের সবাইকে আরো বেশি উদ্যোগী হতে হবে।
গর্ভকালীন সময়ে যা করণীয়ঃ
১। গর্ভাবস্থায় কমপক্ষে চারবার ইউনিয়ন স্বাস্থ্য ও পরিবার কল্যাণ কেন্দ্র, মা ও শিশু কল্যাণ কেন্দ্র বা সদর হাসপাতালে এসে শারীরিক পরীক্ষা করা অত্যন্ত জরুরী।
২। গর্ভধারণের ৪ থেকে ৮ মাসের মধ্যে মাকে দুই ডোজ টিটি টিকা নিতে হবে।
৩। স্বাভাবিক সময়ের চেয়ে বেশি করে পুষ্টিকর ও সুষম খাবার খেতে হবে (খাবারের তালিকায় সাধ্যমত ফল-মূল, সবুজ শাক-সবজি, ডাল, সীম, মাছ, মাংস,ডিম, দুধ, ছোট মাছ ইত্যাদি থাকতে হবে)।
৪। প্রচুর পরিমাণে বিশুদ্ধ পানি পান করতে হবে।
৫। ভারী কাজ ছাড়া অন্যান্য দৈনন্দিন কাজ-কর্ম করা যাবে।
৬। দিনের বেলায় কমপক্ষে ১ ঘন্টা বিশ্রাম নিতে হবে।
৭। গর্ভবতী মাকে মানসিকভাবে শান্তিতে রাখতে হবে।
গর্ভকালীন বিপদচিহ্ন যা দেখা দিলে সঙ্গেসঙ্গে সাহায্য নেয়া উচিৎ
১। রক্তস্রাবঃ গর্ভাবস্থায়, প্রসবের সময় বা পরে খুব বেশি রক্তস্রাব, দুর্গন্ধযুক্তস্রাব, প্রসবের পর গর্ভফুল না পড়া
২। মাথাব্যথা ও চোখে ঝাপসা দেখা: গর্ভাবস্থায়, প্রসবের সময় বা প্রসবের পর শরীরে পানি আসা, খুব বেশি মাথা ব্যথা হওয়া ও চোখে ঝাপসা দেখা
৩। ভীষণ জ্বরঃ গর্ভাবস্থায় বা প্রসবের পর তিনদিনের বেশি জ্বর থাকা
৪। বিলম্বিত প্রসবঃ প্রসব ব্যথা ১২ ঘন্টার বেশি থাকা এবং প্রসবের সময় শিশুর মাথা ছাড়া অন্য কোনো অঙ্গ আগে বের হওয়া
৫। খিঁচুনীঃ গর্ভাবস্থায়, প্রসবের সময় বা প্রসবের পরেও খিঁচুনী হওয়া
নিরাপদ প্রসব পরিকল্পনার জন্য যা করনীয়
৬। কোথায় কাকে দিয়ে প্রসব করানো হবে তা আগে থেকেই ঠিক করে রাখতে হবে।
৭। ইউনিয়ন স্বাস্থ্য ও পরিবার কল্যাণ কেন্দ্র,উপজেলা স্বাস্থ্য কমপ্লেক্স, মা ও শিশু কল্যাণ কেন্দ্র, মেডিকেল কলেজ বা সদর হাসপাতাল অথবা বেসরকারী স্বাস্থ্যসেবা কেন্দ্রে প্রসব করানো নিরাপদ।
৮। গর্ভকালীন জটিলতার কোনো লক্ষণ দেখা দিলে মা ও শিশু কল্যাণ কেন্দ্র বা কোন হাসপাতালে নিতে হবে-তা আগে থেকেই ঠিক রাখতে হবে।
৯। প্রসবকালীন খরচের জন্য গর্ভাবস্থার শুরু থেকেই প্রয়োজনীয় টাকা জমিয়ে রাখতে হবে।
১০। রক্তের গ্রুপ মিলিয়ে আগে থেকেই ২/৩ জন রক্তদাতা ঠিক রাখতে হবে।
১১। জরুরি অবস্থায় গর্ভবতীকে হাসপাতালে নেয়ার জন্য যানবাহনের ব্যবস্থা রাখতে হবে।

বাংলাদেশে ১৯৯৭ সাল থেকে বিশ্ব নিরাপদ মাতৃত্ব দিবস পালিত হলেও এখনো নিশ্চিত হয়নি নিরাপদ মাতৃত্ব। এমডিজি পূরণে নিরাপদ মাতৃত্ব এখনো অনেক পেছনে পড়ে আছে। দেশে প্রতি এক লাখ প্রসবে ১৭৬ জন মায়ের মৃত্যু হয় আর ‘প্রতি হাজারে নবজাতক শিশু মৃত্যুর হার ২১ জন। এমডিজি অর্জন করতে হলে, শিশু মৃত্যুর হার প্রতি হাজারে ১২ জনে এবং মাতৃ মৃত্যু হার ৭০-এ নামিয়ে আনতে হবে। তবে কিছু কিছু ক্ষেত্রে এখনো সচেতনতার অভাব থাকা সত্ত্বেও সঠিক পথেই বাংলাদেশ এগোচ্ছে বলে মনে করেন বিশেষজ্ঞরা। মায়েদের স্বাস্থ্য সেবা দেয়ার জন্য প্রধানমন্ত্রীর প্রতিশ্রুতি অনুযায়ী তিন হাজার মিডওয়াইফকে প্রশিক্ষণ দেয়া হচ্ছে। তিন বছরব্যাপী প্রশিক্ষণের অর্ধেকের বেশি শেষ হয়েছে। বাকিদের প্রশিক্ষণ চলছে। তাদের বিভিন্ন প্রতিষ্ঠানে নিয়োগ দিয়া হবে। এর মাধ্যমে নিরাপদ মাতৃত্ব আরও সুদৃঢ় হবে। মাতৃস্বাস্থ্য এবং নবজাতকের মৃত্যুহার কমিয়ে আনা এমডিজি গোলের অন্যতম একটি অংশ। দেশে পাঁচ বছরের নিচে শিশু এবং মাতৃমৃত্যুর হার কিছুটা কমেছে। যে কোন মহামারীর সময় যৌন এবং প্রজনন স্বাস্থ্য ব্যাবস্থাপনা বিশেষ ঝুঁকির মধ্যে থাকে। একটি সক্রিয় স্বাস্থ্য ব্যবস্থা ও যথাযথ ভাবে সংক্রমণ প্রতিরোধ সতর্কতা মেনে চলার উপর নিরাপদ গর্ভবস্থা এবং প্রসবকালীন স্বাস্থ্য নির্ভর করে। সম্প্রতি দেখা গেছে, করোনার আতঙ্কে অনেক জায়গায় চিকিৎসা সেবা ব্যাহত হয়েছে। করোনায় আক্রান্ত নন এমন গুরুতর অসুস্থ রোগী ফিরিয়ে দেওয়া হয়েছে। গর্ভ কিংবা প্রসবকালীন জটিলতাগুলো এবং অত্যাবশ্যকীয় নবজাতকের সেবা যেহেতু অত্যন্ত সময়-সংবেদনশীল, সময়মতো এই সেবা নিশ্চিত করা না গেলে প্রসূতি এবং সন্তান দুজনেরই ঝুঁকির মধ্যে পড়তে হয়। ইউনিসেফের মতে, যেহেতু মায়ের দুধের মাধ্যমে শ্বাসকষ্টের ভাইরাস সংক্রমণ হতে পারে এমন কোনও প্রমান নেই, তাই স্তন্যপান করানো মায়েদেরকে তাদের নবজাতকের থেকে পৃথক করা উচিত নয়। মায়েরা নিম্ন উল্লেখিত সতর্কতা অবলম্বন করে যতক্ষণ প্রয়োজন ততক্ষণ স্তন্যদান করানো চালিয়ে যেতে পারেন। করোনার পর্যাপ্ত লক্ষণসম্বলিত মায়েদের বুকের দুধ খাওয়ানোর জন্য একটি মাস্ক পরানো উচিত যখন কোন সন্তান কাছে থাকে (খাওয়ানোর সময় সহ) শিশুর সংস্পর্শে আসার পূর্বে এবং পরে (খাওয়ানো সহ) হাত ধোয়া উচিত এবং পরিষ্কার / জীবাণুমুক্ত করা উচিত। কোনও মা যদি বুকের দুধ পান করানোর ক্ষেত্রে খুব অসুস্থ হন তবে তাকে একটি পরিষ্কার কাপে দুধ বের করে এবং / বা চামচ দিয়ে শিশুকে দেওয়া যেতে পারে, তবে সে সময় – মাস্ক পরা, শিশুর সংস্পর্শে আসার পূর্বে এবং পরে (খাওয়ানো সহ) হাত ধোয়া এবং স্তনের উপরিভাগ ও চারিপাশ পরিষ্কার / জীবাণুমুক্ত করা এসব ব্যাপারে উৎসাহিত করা উচিত। এই মুহূর্তে, ভাইরাস প্রতিরোধ বা নিরাময়ের জন্য এখন অবধি কোন ভ্যাকসিন বা চিকিৎসা পদ্ধতি নেই তবে লক্ষণগুলো দেখা গেলে কিছু চিকিৎসা সেবা প্রস্তাব করা হচ্ছে। সন্দেহজনক বা নিশ্চিত কোভিড-১৯-এ সংক্রমণযুক্ত গর্ভবতী নারীদের চিকিৎসা তাদের প্রসুতী ও স্ত্রীরোগ বিশেষজ্ঞদের সাথে পরামর্শক্রমে প্রাপ্তবয়স্ক রোগীদের জন্য ডব্লিউএইচও এর দ্বারা সুপারিশকৃত চিকিৎসা পদ্ধতি অনুসরন করার মাধ্যমে সেবা প্রদান করা। তা্ই নিরাপদ মাতৃত্ব দিবসে আমাদের চাওয়া সবার মধ্যে সচেতনতা বাড়বে, নিরাপদ মাতৃত্ব নিশ্চিত হবে, সব শ্রেণীর মানুষ এই অধিকার পাবে তাহলেই নিরাপদ মাতৃত্ব দিবস পালন সার্থক হবে। নারীর জন্য নিরাপদ মাতৃত্ব নিশ্চিত হোক এবং সংরক্ষিত হোক নারীর অধিকার। এই হোক এবারের নিরাপদ মাতৃত্ব দিবসের প্রত্যাশা।
নূর মোহাম্মদ নূরু
গণমাধ্যমকর্মী
নিউজ চ্যানেল
nuru.etv.news@gmail.com
সর্বশেষ এডিট : ২৯ শে মে, ২০২০ রাত ১২:২৮


 অনুগ্রহ করে অপেক্ষা করুন। ছবি আটো ইন্সার্ট হবে।
অনুগ্রহ করে অপেক্ষা করুন। ছবি আটো ইন্সার্ট হবে।